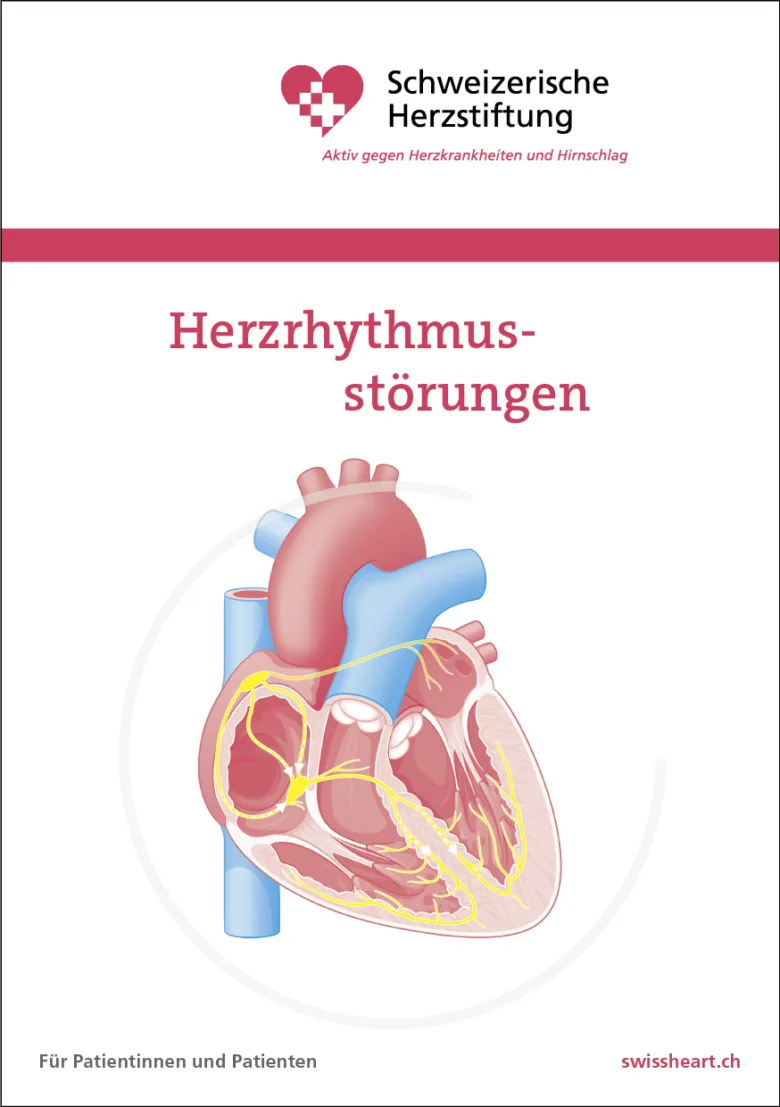
Herzrhythmusstörungen
Die normale Herzfrequenz liegt bei 50 bis 100 Schlägen pro Minute.
Die Variabilität der Herzfrequenz, etwa bei Aufregung oder körperlicher Anstrengung ist normal und per se kein Grund zur Unruhe oder Besorgnis.
Herzrhythmus-
Störungen
Die normale Herzfrequenz liegt bei 50 bis 100 Schlägen pro Minute.
Die Variabilität der Herzfrequenz, etwa bei Aufregung oder körperlicher Anstrengung ist normal und per se kein Grund zur Unruhe oder Besorgnis.
- Bei zu langsamem Puls (weniger als 50 Schläge pro Minute) können Schwindel, Benommenheit oder Ohnmachtsanfälle auftreten, weil das Gehirn nicht ausreichend mit Blut versorgt wird
- Müdigkeit, Leistungsschwäche und extreme Erschöpfung
- Atemnot oder Kurzatmigkeit, besonders bei körperlicher Belastung
- Störungen im elektrischen Leitungssystem des Herzens, insbesondere im Sinusknoten (dem „Taktgeber“ des Herzens) oder in den Reizleitungsbahnen
- Bei anderen Erkrankungen des Herzens, wie z. B. Herzinfarkt, Herzklappenerkrankungen oder Entzündungen
- Nebenwirkungen von Medikamenten
- Bei Sportler:innen / jüngeren Personen kann ein langsamer Puls auch ein Zeichen für einen gut trainierten Herzmuskel sein und ist dann meist harmlos
- Elektrokardiogramm (EKG): Misst die elektrische Aktivität des Herzens und ist die wichtigste Untersuchungsmethode
- Langzeit-EKG: Über 1-7 Tage wird der Herzrhythmus aufgezeichnet, um auch seltene Störungen zu erfassen
- Ultraschalluntersuchung des Herzens (TTE) zur Beurteilung der Herzstruktur und -funktion
- Weitere Untersuchungen wie Bluttests oder Belastungs-EKG können zur Abklärung der Ursache beitragen
- Behandlung der Grunderkrankung, z. B. Einstellung von Medikamenten oder Therapie einer Herzerkrankung
- Anpassung oder Absetzen von Medikamenten, die den Puls verlangsamen
- Bei ausgeprägten Symptomen oder sehr langsamem Puls kann ein Herzschrittmacher notwendig werden, um den Herzschlag zu regulieren (siehe unten)
- In seltenen Fällen können Medikamente zur kurzfristigen Steigerung der Herzfrequenz eingesetzt werden
- Herzrasen (in Ruhe mehr als 100 Mal pro Minute) oder ein unangenehm starkes Herzklopfen, das oft plötzlich beginnt.
- Schwindel, Benommenheit oder das Gefühl, gleich ohnmächtig zu werden.
- Kurzatmigkeit und Atemnot, vor allem bei Belastung.
- Unruhe, Angstgefühle oder Brustschmerzen sind möglich.
Am häufigsten:
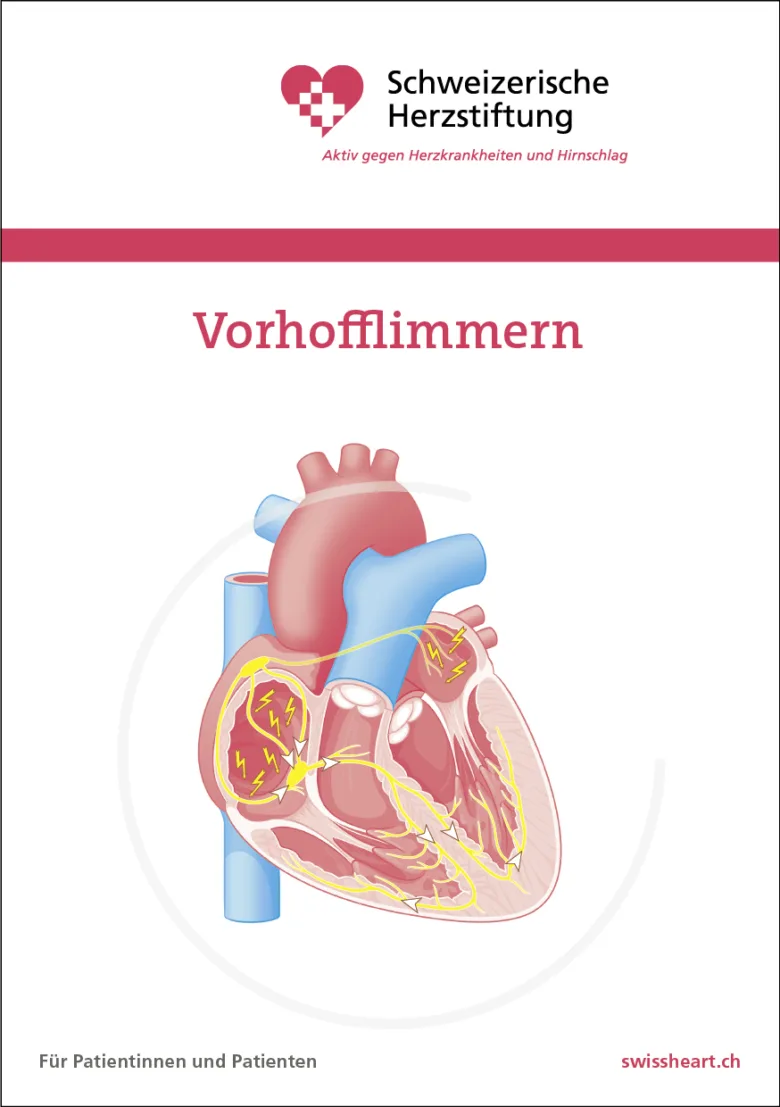
- Vorhofflimmern (unregelmässiger Puls): mit zunehmendem Alter sowie bei gewissen Herzerkrankungen
- andere Tachkardien des Vorhofes oder des AV-Knotens (regelmässiger Puls): oft kein erkennbarer Grund, teils angeborene Reizleitungsstörung
- Alle sind begünstigt durch starke körperliche oder seelische Belastung, Stress, Fieber, Entzündung oder Flüssigkeitsmangel sowie Elektrolytstörungen und treten als Nebenwirkungen von Medikamenten sowie übermäßigem Konsum von Koffein, Alkohol oder Drogen auf
Seltener:
- Kammertachykardien oder Kammerflimmern: Während akutem Herzinfarkt, bei allen Formen der Herzmuskelerkrankungen und der Herzschwäche. Enden unbehandelt oft tödlich
- Elektrokardiogramm (EKG): Zeigt Art und Ursprung der Herzrhythmusstörung.
- Langzeit-EKG (während Wochen bis Jahren): Erfasst auch vorübergehende oder seltene Anfälle von Herzrasen.
- Ultraschalluntersuchung des Herzens (TTE) zur Beurteilung von Herzstruktur und -funktion.
- Blutuntersuchungen zum Ausschluss anderer Ursachen wie Schilddrüsenüberfunktion oder Elektrolytstörungen.
- Elektrophysiologische Abklärung (Herzkatheteruntersuchung, siehe unten)
- Behandlung der Grunderkrankung oder Anpassung von Medikamenten.
- Medikamente zur Kontrolle des Herzrhythmus und der Herzfrequenz (Antiarrhythmika, Betablocker).
- In bestimmten Fällen elektrische Kardioversion (‘Elektroschock’ in Narkose, zur Wiederherstellung des normalen Rhythmus).
- Bei wiederkehrenden oder gefährlichen Tachykardien kann ein Herzkatheter-Eingriff (Ablation) oder ein implantierbarer Defibrillator notwendig sein (siehe unten).
- Die meisten Menschen bemerken Extraschläge (Extrasystolen) gar nicht (ALLE Menschen haben Extrasystolen!)
- Herzstolpern oder das Gefühl eines „Aussetzers“ im Herzschlag, manchmal gefolgt von einem kräftigen Schlag spürbar bis in den Hals
- Gelegentlich Schwindel, Übelkeit oder ein kurzes Schwächegefühl (va. wenn gehäuft auftretend)
- Angst, Unruhe oder Unsicherheitsgefühle, besonders wenn die Extrasystolen gehäuft auftreten oder nachts in Linksseitenlage
- Extrasystolen sind zusätzliche Herzschläge, die außerhalb des normalen Herzrhythmus auftreten. Sie werden oft als „Herzstolpern“ wahrgenommen
- Häufigste Ursachen: Stress, Schlafmangel, Erschöpfung, Übermässiger Konsum von Alkohol, Koffein, Nikotin oder anderen Suchtmitteln
- Elektrolytstörungen, insbesondere Mangel an Kalium oder Magnesium
- Erkrankungen des Herzens, z. B. chronische Verengung der Herzkranzgefässe, Herzmuskelentzündung oder Herzklappenerkrankungen
- Schilddrüsenerkrankungen, Nebenwirkungen von Medikamenten
- Ruhe-EKG zur Erfassung von Extrasystolen und Beurteilung des Herzrhythmus
- Langzeit-EKG (über 1-7 Tage), um auch seltene oder belastungsabhängige Extrasystolen zu erkennen
- Belastungstest: Einfluss der Belastung auf Auftreten der Extraschläge
- Ultraschalluntersuchung des Herzens (Echokardiographie) zur Abklärung möglicher struktureller Herzerkrankungen
- Blutuntersuchungen zur Kontrolle von Elektrolyten und Schilddrüsenwerten
- Bei harmlosen Extrasystolen genügt oft das Vermeiden von Auslösern wie Stress, Alkohol oder Koffein
- Ausgleich von Elektrolytmängeln durch Ernährung oder Präparate (z. B. Kalium, Magnesium)
- Medikamentöse Behandlung (z. B. Betablocker) bei starken Beschwerden oder zugrundeliegender Herzerkrankung
- In sehr seltenen Fällen Katheterablation (Verödung der Ursprungsstelle im Herzen)
- Bei zu langsamem Puls (weniger als 50 Schläge pro Minute) können Schwindel, Benommenheit oder Ohnmachtsanfälle auftreten, weil das Gehirn nicht ausreichend mit Blut versorgt wird
- Müdigkeit, Leistungsschwäche und extreme Erschöpfung
- Atemnot oder Kurzatmigkeit, besonders bei körperlicher Belastung
- Störungen im elektrischen Leitungssystem des Herzens, insbesondere im Sinusknoten (dem „Taktgeber“ des Herzens) oder in den Reizleitungsbahnen
- Bei anderen Erkrankungen des Herzens, wie z. B. Herzinfarkt, Herzklappenerkrankungen oder Entzündungen
- Nebenwirkungen von Medikamenten
- Bei Sportler:innen / jüngeren Personen kann ein langsamer Puls auch ein Zeichen für einen gut trainierten Herzmuskel sein und ist dann meist harmlos
- Elektrokardiogramm (EKG): Misst die elektrische Aktivität des Herzens und ist die wichtigste Untersuchungsmethode
- Langzeit-EKG: Über 1-7 Tage wird der Herzrhythmus aufgezeichnet, um auch seltene Störungen zu erfassen
- Ultraschalluntersuchung des Herzens (TTE) zur Beurteilung der Herzstruktur und -funktion
- Weitere Untersuchungen wie Bluttests oder Belastungs-EKG können zur Abklärung der Ursache beitragen
- Behandlung der Grunderkrankung, z. B. Einstellung von Medikamenten oder Therapie einer Herzerkrankung
- Anpassung oder Absetzen von Medikamenten, die den Puls verlangsamen
- Bei ausgeprägten Symptomen oder sehr langsamem Puls kann ein Herzschrittmacher notwendig werden, um den Herzschlag zu regulieren (siehe unten)
- In seltenen Fällen können Medikamente zur kurzfristigen Steigerung der Herzfrequenz eingesetzt werden
- Herzrasen (in Ruhe mehr als 100 Mal pro Minute) oder ein unangenehm starkes Herzklopfen, das oft plötzlich beginnt.
- Schwindel, Benommenheit oder das Gefühl, gleich ohnmächtig zu werden.
- Kurzatmigkeit und Atemnot, vor allem bei Belastung.
- Unruhe, Angstgefühle oder Brustschmerzen sind möglich.

Am häufigsten:
- Vorhofflimmern (unregelmässiger Puls): mit zunehmendem Alter sowie bei gewissen Herzerkrankungen
- andere Tachkardien des Vorhofes oder des AV-Knotens (regelmässiger Puls): oft kein erkennbarer Grund, teils angeborene Reizleitungsstörung
- Alle sind begünstigt durch starke körperliche oder seelische Belastung, Stress, Fieber, Entzündung oder Flüssigkeitsmangel sowie Elektrolytstörungen und treten als Nebenwirkungen von Medikamenten sowie übermäßigem Konsum von Koffein, Alkohol oder Drogen auf
Seltener:
- Kammertachykardien oder Kammerflimmern: Während akutem Herzinfarkt, bei allen Formen der Herzmuskelerkrankungen und der Herzschwäche. Enden unbehandelt oft tödlich
- Elektrokardiogramm (EKG): Zeigt Art und Ursprung der Herzrhythmusstörung.
- Langzeit-EKG (während Wochen bis Jahren): Erfasst auch vorübergehende oder seltene Anfälle von Herzrasen.
- Ultraschalluntersuchung des Herzens (TTE) zur Beurteilung von Herzstruktur und -funktion.
- Blutuntersuchungen zum Ausschluss anderer Ursachen wie Schilddrüsenüberfunktion oder Elektrolytstörungen.
- Elektrophysiologische Abklärung (Herzkatheteruntersuchung, siehe unten)
- Behandlung der Grunderkrankung oder Anpassung von Medikamenten.
- Medikamente zur Kontrolle des Herzrhythmus und der Herzfrequenz (Antiarrhythmika, Betablocker).
- In bestimmten Fällen elektrische Kardioversion (‘Elektroschock’ in Narkose, zur Wiederherstellung des normalen Rhythmus).
- Bei wiederkehrenden oder gefährlichen Tachykardien kann ein Herzkatheter-Eingriff (Ablation) oder ein implantierbarer Defibrillator notwendig sein (siehe unten).
- Die meisten Menschen bemerken Extraschläge (Extrasystolen) gar nicht (ALLE Menschen haben Extrasystolen!)
- Herzstolpern oder das Gefühl eines „Aussetzers“ im Herzschlag, manchmal gefolgt von einem kräftigen Schlag spürbar bis in den Hals
- Gelegentlich Schwindel, Übelkeit oder ein kurzes Schwächegefühl (va. wenn gehäuft auftretend)
- Angst, Unruhe oder Unsicherheitsgefühle, besonders wenn die Extrasystolen gehäuft auftreten oder nachts in Linksseitenlage
- Extrasystolen sind zusätzliche Herzschläge, die außerhalb des normalen Herzrhythmus auftreten. Sie werden oft als „Herzstolpern“ wahrgenommen
- Häufigste Ursachen: Stress, Schlafmangel, Erschöpfung, Übermässiger Konsum von Alkohol, Koffein, Nikotin oder anderen Suchtmitteln
- Elektrolytstörungen, insbesondere Mangel an Kalium oder Magnesium
- Erkrankungen des Herzens, z. B. chronische Verengung der Herzkranzgefässe, Herzmuskelentzündung oder Herzklappenerkrankungen
- Schilddrüsenerkrankungen, Nebenwirkungen von Medikamenten
- Ruhe-EKG zur Erfassung von Extrasystolen und Beurteilung des Herzrhythmus
- Langzeit-EKG (über 1-7 Tage), um auch seltene oder belastungsabhängige Extrasystolen zu erkennen
- Belastungstest: Einfluss der Belastung auf Auftreten der Extraschläge
- Ultraschalluntersuchung des Herzens (Echokardiographie) zur Abklärung möglicher struktureller Herzerkrankungen
- Blutuntersuchungen zur Kontrolle von Elektrolyten und Schilddrüsenwerten
- Bei harmlosen Extrasystolen genügt oft das Vermeiden von Auslösern wie Stress, Alkohol oder Koffein
- Ausgleich von Elektrolytmängeln durch Ernährung oder Präparate (z. B. Kalium, Magnesium)
- Medikamentöse Behandlung (z. B. Betablocker) bei starken Beschwerden oder zugrundeliegender Herzerkrankung
- In sehr seltenen Fällen Katheterablation (Verödung der Ursprungsstelle im Herzen)
Spezifische Therapien bei Herzrhythmusstörungen
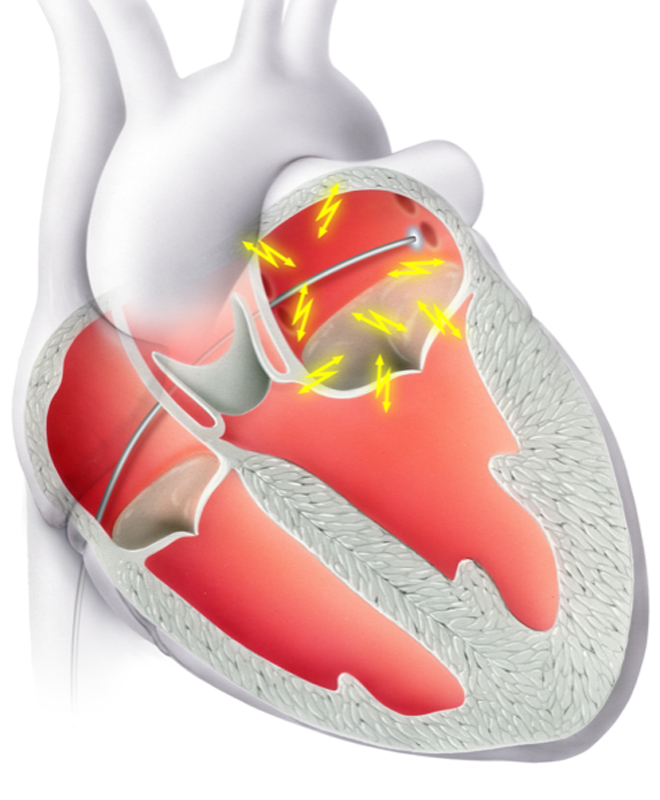 Eine bewährte Therapie bei verschiedensten Herzrhythmusstörungen, insbesondere wenn eine Rhythmuskontrolle erzielt werden soll, ist die Ablation mittels Spezialkatheter. Hierfür werden im Rahmen einer elektrophysiologischen Untersuchung (EPU) verschiedene Orte auf der Herzinnenseite, die für die Rhythmusstörungen verantwortlich sind, aufgesucht. Anschliessend wird die Elektrode des Katheters mit Hochfrequenzstrom erhitzt oder mittels Kälteabgabe angefroren. Die erzeugten Läsionen haben zum Ziel die Ausbreitung der elektrischen Impulse einzuschränken und somit die Rhythmusstörung zu eliminieren.
Eine bewährte Therapie bei verschiedensten Herzrhythmusstörungen, insbesondere wenn eine Rhythmuskontrolle erzielt werden soll, ist die Ablation mittels Spezialkatheter. Hierfür werden im Rahmen einer elektrophysiologischen Untersuchung (EPU) verschiedene Orte auf der Herzinnenseite, die für die Rhythmusstörungen verantwortlich sind, aufgesucht. Anschliessend wird die Elektrode des Katheters mit Hochfrequenzstrom erhitzt oder mittels Kälteabgabe angefroren. Die erzeugten Läsionen haben zum Ziel die Ausbreitung der elektrischen Impulse einzuschränken und somit die Rhythmusstörung zu eliminieren.
Typische Herzrhythmusstörungen, welche mittels Ablation behandelt werden können, sind:
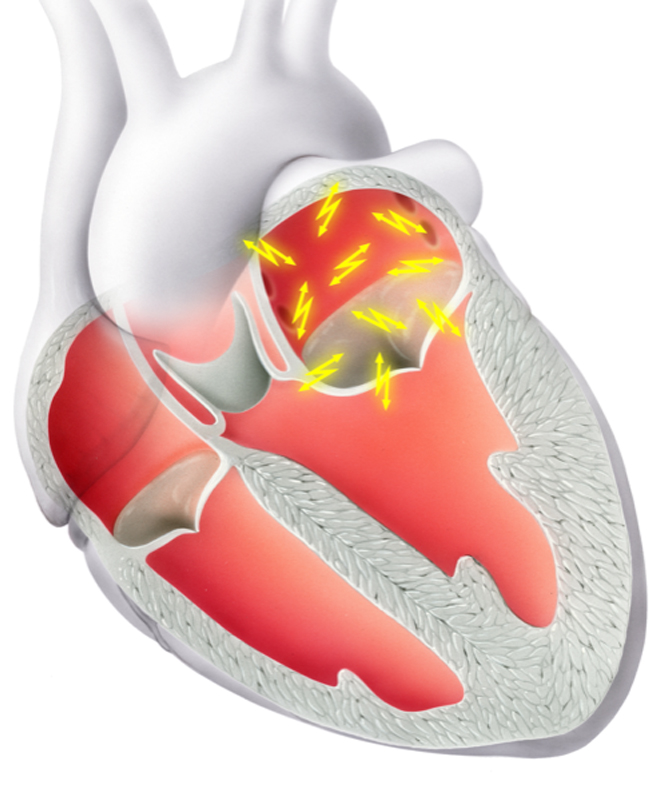
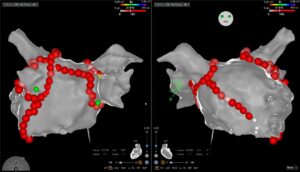
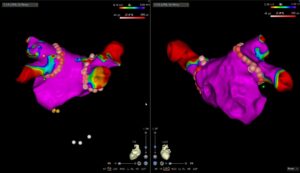
- Vorhofflimmern (Abb 1 und 2)
- Vorhofflattern
- AV Knoten Reentrytachykardie
- Wolf-Parkinson-White Syndrom (WPW)
- Fokal atriale Tachykardien
- Kammer-Extraschläge
- Kammertachykardien
Die Erfolgschance einer Ablation hängt von vielen Faktoren ab, inkl. der Rhythmusstörung selber sowie allfälligen Begleiterkrankungen etc. In einem persönlichen Gespräch diskutieren wir mit Ihnen die sie bietenden Möglichkeiten und erstellen einen individuellen Therapieplan.
Abbildungen:
Abb 1 und 2: Vorhofflimmern Ablation mit 3D-Mapping System
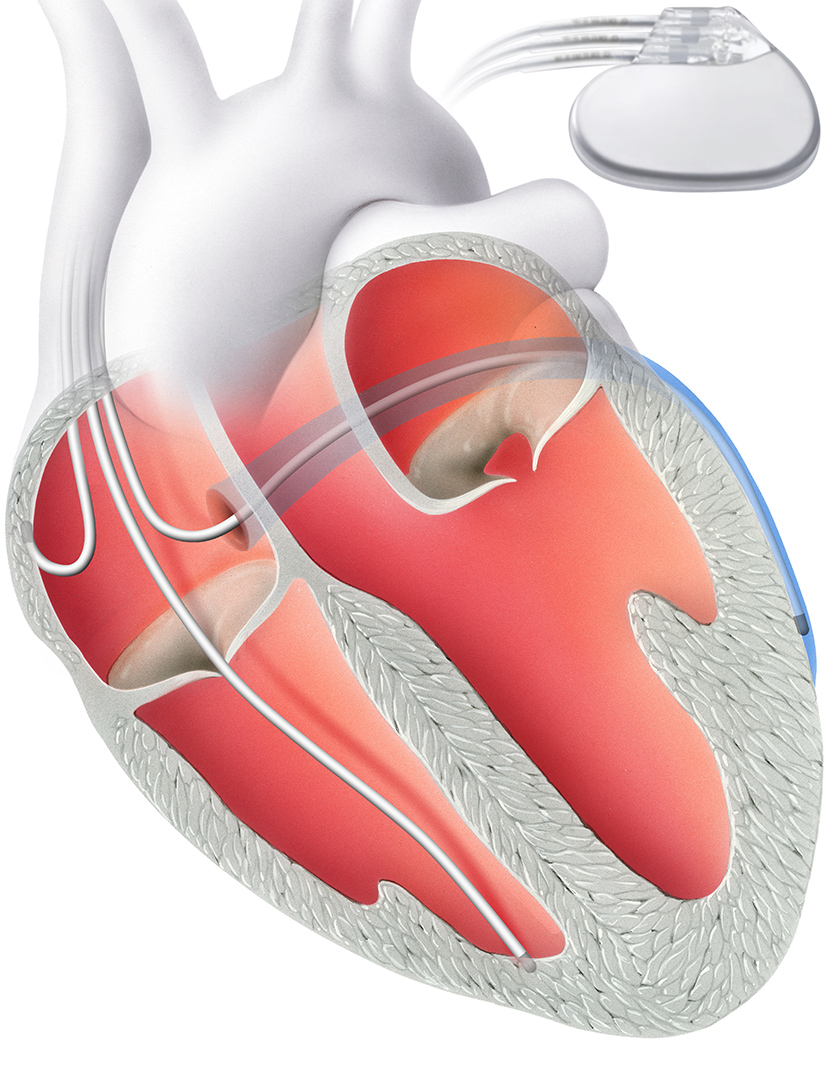
Als Alternative steht in bestimmten Situationen der sogenannte „Elektrodenlose Schrittmacher“ zur Verfügung. Hierbei wird eine kleine Schrittmacher“kapsel“ direkt über die Vene in der Leiste in die rechte Herzkammer implantiert. Dieses System kommt entsprechend ohne eigentliches „Aggregat“ und ohne Elektroden aus (Abb. 3). In einer individuellen Analyse beurteilen wir, für welche Patienten welches System am besten in Frage kommt.
Abb 3

Bei hohen Risiko für lebensbedrohliche Herzrhythmusstörungen kann die Implantation eines internen Schockgerätes (ICD) notwendig sein. Der ICD wird ähnlich wie ein Herzschrittmacher in örtlicher Betäubung implantiert.
Der Defibrillator überwacht den Herzrhythmus kontinuierlich und erkennt einen schnellen und lebensbedrohlichen Herzrhythmus. In diesem Fall kann er mittels Überstimulation oder Abgabe eines elektrischen Schocks den normalen Herzrhythmus wiederherstellen.

Ähnlich wie ein Schrittmacher besteht der Defibrillator aus zwei Komponenten: Zum einen aus einer Elektrode, die über die Vene in der rechten Herzkammer verankert wird. Zum anderen aus einem Gerät samt Batterie, welches unter die Haut implantiert wird.
Bei der Standard ICD-Therapie wird eine Elektrode direkt ins Herz implantiert. Sie ist Teil eines Defibrillators, der bei zu schnellem Herzschlag den Rhythmus normalisieren kann.
Als Alternative ist seit knapp 10 Jahren der subkutane ICD (S-ICD) verfügbar. Bei dieser Therapieform bleiben Herz und Blutgefässe unangetastet: eine Elektrode wird nicht unmittelbar ins Herz implantiert, sondern oberhalb des Brustbeins direkt unter die Haut („subkutan“). Somit ist das Risiko für Elektrodenkomplikationen sowie Komplikationen während einer möglichen Elektrodenentfernung deutlich reduziert. Allerdings ist das Risiko für sog. „inadäquate Schockabgaben“ („Fehlschocks“) leicht höher, als bei den Standard ICDs mit Elektrode im Herzen.
Ursache, aber auch Folge einer Herzschwäche ist die sogenante Dyssynchronie. Dabei werden die linke und die rechte Herzkammern nicht mehr gleichzeitig, sondern zeitversetzt zum Schlagen stimmuliert. Diese Dyssynchronie führt dazu, dass die Pumpleistung nicht mehr effektiv ist, und sie verschlimmert selber noch die Herzschwäche (Teufelskreis).
Synchronie verbessern
Eine kardiale Resynchronisationstherapie (CRT) korrigiert dieses Problem. Sie hat zum Ziel, die Synchronie der linken und rechten Herz-Hauptkammern zu verbessern. Hierzu wird ein biventrikulärer, also beide Herzkammern stimulierender Herzschrittmacher implantiert.
Dieser umfasst nicht wie ein herkömmlicher Herzschrittmacher zwei Elektroden, sondern drei. Die zusätzliche Elektrode wird in eine Koronarvene vor der linken Herzkammer eingesetzt. Alternativ kann sie über einen thorakoskopischen Zugang, einem minimalen Schnitt in den Brustkorb, eingesetzt werden.
Dank dieser dritten Elektrode ist es möglich, beide Herzkammern gleichzeitg zu stimulieren. Für den Eingriff ist ein Spitalaufenthalt von zwei bis drei Tagen nötig.
Die Implantation eines Ereignisrekorders zum Aufzeichnen von Herzrhythmusstörungen kommt bei Auftreten von Bewusstlosigkeit, für die bisher keine Ursachen gefunden werden konnten oder der Langzeit-Überwachung des Herzrhythmus‘ zum Einsatz. Ein Ereignisrekorder wird zumeist mit einer Fernüberwachung kombiniert. Bei besonderen Ereignissen (Bewusstlosigkeit, Rhythmusstörungen) wird automatisch ein EKG gespeichert.
Der Eingriff erfolgt in örtlicher Betäubung und wird ambulant durchgeführt. Durch einen kleinen Hautschnitt wird der Rekorder unter die Haut im Bereich des linken Brustkorbes implantiert.

Eine bewährte Therapie bei verschiedensten Herzrhythmusstörungen, insbesondere wenn eine Rhythmuskontrolle erzielt werden soll, ist die Ablation mittels Spezialkatheter. Hierfür werden im Rahmen einer elektrophysiologischen Untersuchung (EPU) verschiedene Orte auf der Herzinnenseite, die für die Rhythmusstörungen verantwortlich sind, aufgesucht. Anschliessend wird die Elektrode des Katheters mit Hochfrequenzstrom erhitzt oder mittels Kälteabgabe angefroren. Die erzeugten Läsionen haben zum Ziel die Ausbreitung der elektrischen Impulse einzuschränken und somit die Rhythmusstörung zu eliminieren.
Typische Herzrhythmusstörungen, welche mittels Ablation behandelt werden können, sind:
- Vorhofflimmern (Abb 1 und 2)
- Vorhofflattern
- AV Knoten Reentrytachykardie
- Wolf-Parkinson-White Syndrom (WPW)
- Fokal atriale Tachykardien
- Kammer-Extraschläge
- Kammertachykardien
Die Erfolgschance einer Ablation hängt von vielen Faktoren ab, inkl. der Rhythmusstörung selber sowie allfälligen Begleiterkrankungen etc. In einem persönlichen Gespräch diskutieren wir mit Ihnen die sie bietenden Möglichkeiten und erstellen einen individuellen Therapieplan.
Abbildungen:
Abb 1 und 2: Vorhofflimmern Ablation mit 3D-Mapping System


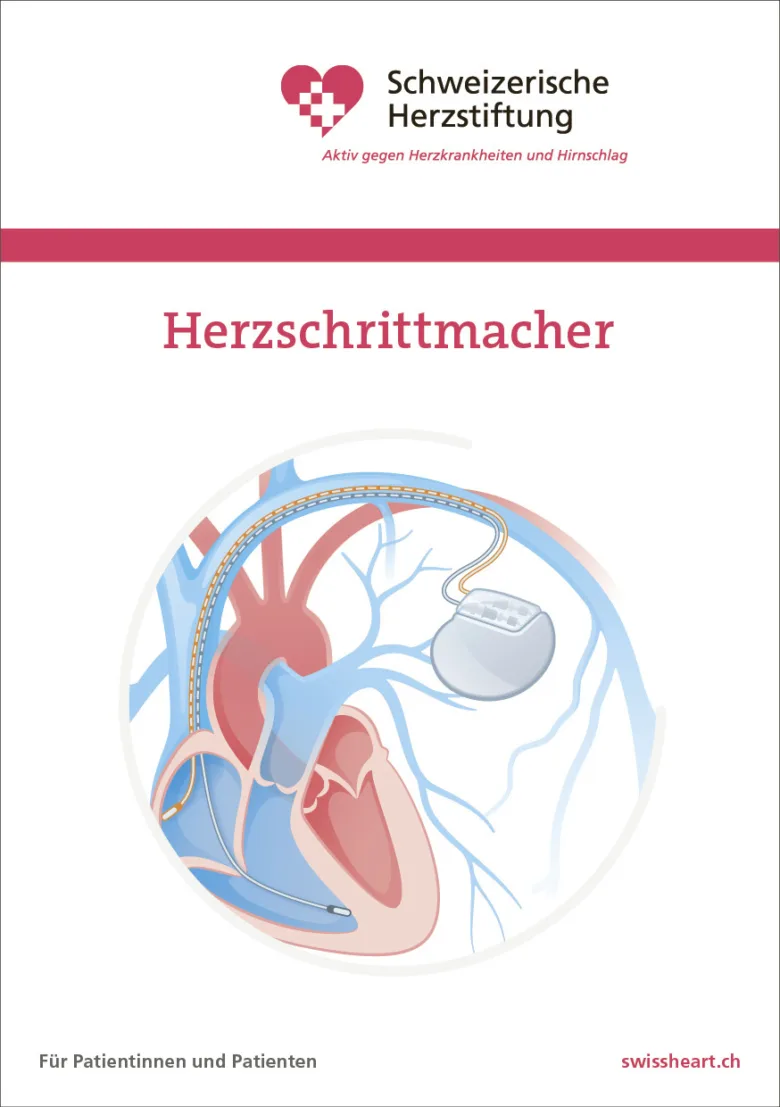
Der Herzschrittmacher wird unter Lokalanästhesie in einer knapp einstündigen Operation unter die Haut implantiert. Die Elektroden wird durch einen kleinen Hautschnitt in eine Vene eingeführt und zum Herzen vorgeschoben. Unter Röntgenkontrolle wird diese in der Herzkammern verankert. Über die Elektrode werden elektrische Impulse abgegeben, welche das Herz stimulieren, damit es nicht zu langsam schlägt. Der individuell programmierbare Schrittmacher wird in der Regel 1-2x / Jahr kontrolliert.
Als Alternative steht in bestimmten Situationen der sogenannte „Elektrodenlose Schrittmacher“ zur Verfügung. Hierbei wird eine kleine Schrittmacher“kapsel“ direkt über die Vene in der Leiste in die rechte Herzkammer implantiert. Dieses System kommt entsprechend ohne eigentliches „Aggregat“ und ohne Elektroden aus (Abb. 3). In einer individuellen Analyse beurteilen wir, für welche Patienten welches System am besten in Frage kommt.
Abb 3

Bei hohen Risiko für lebensbedrohliche Herzrhythmusstörungen kann die Implantation eines internen Schockgerätes (ICD) notwendig sein. Der ICD wird ähnlich wie ein Herzschrittmacher in örtlicher Betäubung implantiert.
Der Defibrillator überwacht den Herzrhythmus kontinuierlich und erkennt einen schnellen und lebensbedrohlichen Herzrhythmus. In diesem Fall kann er mittels Überstimulation oder Abgabe eines elektrischen Schocks den normalen Herzrhythmus wiederherstellen.

Ähnlich wie ein Schrittmacher besteht der Defibrillator aus zwei Komponenten: Zum einen aus einer Elektrode, die über die Vene in der rechten Herzkammer verankert wird. Zum anderen aus einem Gerät samt Batterie, welches unter die Haut implantiert wird.
Bei der Standard ICD-Therapie wird eine Elektrode direkt ins Herz implantiert. Sie ist Teil eines Defibrillators, der bei zu schnellem Herzschlag den Rhythmus normalisieren kann.
Als Alternative ist seit knapp 10 Jahren der subkutane ICD (S-ICD) verfügbar. Bei dieser Therapieform bleiben Herz und Blutgefässe unangetastet: eine Elektrode wird nicht unmittelbar ins Herz implantiert, sondern oberhalb des Brustbeins direkt unter die Haut („subkutan“). Somit ist das Risiko für Elektrodenkomplikationen sowie Komplikationen während einer möglichen Elektrodenentfernung deutlich reduziert. Allerdings ist das Risiko für sog. „inadäquate Schockabgaben“ („Fehlschocks“) leicht höher, als bei den Standard ICDs mit Elektrode im Herzen.
Ursache, aber auch Folge einer Herzschwäche ist die sogenante Dyssynchronie. Dabei werden die linke und die rechte Herzkammern nicht mehr gleichzeitig, sondern zeitversetzt zum Schlagen stimmuliert. Diese Dyssynchronie führt dazu, dass die Pumpleistung nicht mehr effektiv ist, und sie verschlimmert selber noch die Herzschwäche (Teufelskreis).

Synchronie verbessern
Eine kardiale Resynchronisationstherapie (CRT) korrigiert dieses Problem. Sie hat zum Ziel, die Synchronie der linken und rechten Herz-Hauptkammern zu verbessern. Hierzu wird ein biventrikulärer, also beide Herzkammern stimulierender Herzschrittmacher implantiert.
Dieser umfasst nicht wie ein herkömmlicher Herzschrittmacher zwei Elektroden, sondern drei. Die zusätzliche Elektrode wird in eine Koronarvene vor der linken Herzkammer eingesetzt. Alternativ kann sie über einen thorakoskopischen Zugang, einem minimalen Schnitt in den Brustkorb, eingesetzt werden.
Dank dieser dritten Elektrode ist es möglich, beide Herzkammern gleichzeitg zu stimulieren. Für den Eingriff ist ein Spitalaufenthalt von zwei bis drei Tagen nötig.
Die Implantation eines Ereignisrekorders zum Aufzeichnen von Herzrhythmusstörungen kommt bei Auftreten von Bewusstlosigkeit, für die bisher keine Ursachen gefunden werden konnten oder der Langzeit-Überwachung des Herzrhythmus‘ zum Einsatz. Ein Ereignisrekorder wird zumeist mit einer Fernüberwachung kombiniert. Bei besonderen Ereignissen (Bewusstlosigkeit, Rhythmusstörungen) wird automatisch ein EKG gespeichert.
Der Eingriff erfolgt in örtlicher Betäubung und wird ambulant durchgeführt. Durch einen kleinen Hautschnitt wird der Rekorder unter die Haut im Bereich des linken Brustkorbes implantiert.
Weitere Informationen
Unsere Spezialist:innen bei Herzrhythmusstörungen

PD Dr. med.
PD Dr. med.
David Hürlimann
David Hürlimann
Kardiologie | Rhythmologie
Kardiologie | Rhythmologie
DE · EN · FR
DE · EN · FR

Dr. med.
Dr. med.
Luca Oechslin
Luca Oechslin
Oberarzt Kardiologie
Oberarzt Kardiologie
DE · EN · IT
DE · EN · IT